艾滋病会不会出血呢
艾滋病会不会出血呢?
许多人对艾滋病的认知停留在“免疫力崩溃”的模糊概念上,但当具体到“是否会出血”这类问题时,往往因信息碎片化而产生恐慌。实际上,艾滋病本身不会直接导致出血,但病毒对免疫系统的破坏会引发一系列并发症,间接导致出血风险增加。这种关联需要结合疾病进程和具体症状来理解。

一、艾滋病患者的出血风险:免疫崩溃的连锁反应
艾滋病病毒主要攻击CD4+T淋巴细胞,这是人体免疫系统的核心防线。当CD4细胞计数持续下降,患者会因免疫力崩溃而出现机会性感染或肿瘤,这些并发症可能直接或间接引发出血:
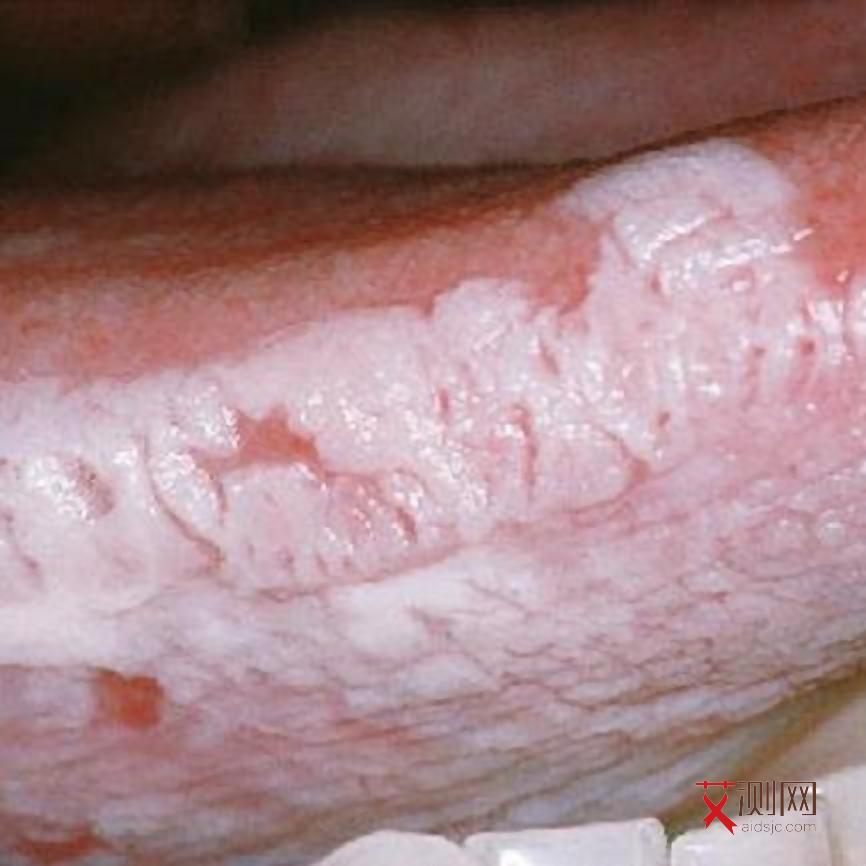
1. 机会性感染导致的出血
例如,肺孢子菌肺炎可能引发剧烈咳嗽,严重时导致肺泡毛细血管破裂出血;隐球菌脑膜炎可能引发颅内压升高,诱发鼻出血或牙龈出血;巨细胞病毒感染可能引发视网膜病变,导致眼底出血。

2. 血小板减少与凝血障碍
HIV病毒可能直接侵犯骨髓造血功能,导致血小板生成减少;同时,某些机会性感染可能引发血小板消耗性减少。此外,患者可能因长期营养不良或药物副作用出现凝血因子缺乏,进一步增加出血风险。
3. 肿瘤相关出血
艾滋病患者患卡波西肉瘤或淋巴瘤的风险显著升高。卡波西肉瘤常侵犯皮肤、黏膜或内脏,导致局部溃疡、出血;淋巴瘤可能压迫血管或侵犯骨髓,引发出血倾向。
二、出血的“直接性”与“间接性”:关键区别
需要明确的是,HIV病毒本身不会像外伤或血友病那样直接导致出血。艾滋病患者的出血症状通常是免疫系统崩溃后,并发症对血管、凝血功能或器官的直接破坏结果。例如:
- 早期HIV感染者通常不会出现出血症状;
- 进入艾滋病期后,出血风险与并发症类型、CD4细胞计数密切相关;
- 出血部位可能涉及口腔、鼻腔、胃肠道、呼吸道或皮肤黏膜。
三、恐艾者的核心误区:检测时机比症状更重要
许多恐艾者因出现“牙龈出血”“皮肤瘀斑”等症状而陷入恐慌,但这些症状在普通人群中也可能由维生素缺乏、血小板减少症或药物副作用引起。真正需要警惕的是检测时机:
- 抗体检测的局限性:HIV抗体通常在感染后3-12周出现,窗口期较长。若在感染早期检测,可能出现“假阴性”,导致患者长期焦虑,甚至错过早期治疗时机。
- RNA核酸检测的不足:RNA检测可缩短窗口期至10-14天,但病毒RNA水平在感染初期可能因个体差异或采样误差而低于检测阈值,存在漏检风险。
- DNA核酸检测的优势:HIV的DNA是病毒整合到宿主基因组后的稳定形式,感染后7天左右即可在外周血单核细胞中检测到。DNA核酸检测窗口期仅需5-7天,灵敏度高达99.9%,可彻底排除感染风险。
四、为何推荐DNA核酸检测?——从病毒库角度谈早期干预
HIV病毒库的大小是决定病情进展的关键因素。病毒库越大,意味着更多细胞被病毒“隐藏”,后续激活风险越高,治疗难度也越大:
- 早期检测与病毒库控制:在感染7天内通过DNA检测确诊,可立即启动抗病毒治疗,最大限度抑制病毒复制,减少病毒库的形成。研究表明,早期治疗者病毒库规模比晚期治疗者小60%-80%。
- 治疗费用与预期寿命:病毒库越小,患者对治疗的响应越好,用药方案越简单,长期并发症风险越低。据统计,早期治疗者10年生存率接近非感染人群,而晚期治疗者因病毒库庞大,需更复杂的药物组合,年治疗费用可能增加3-5倍。

- 心理负担的消除:恐艾者的焦虑往往源于“不确定感”。DNA核酸检测的7天快速排除结果,可彻底终结反复检测的恶性循环,避免因长期恐慌导致的抑郁、失眠等次生伤害。
结语:科学检测是终结恐惧的唯一途径

艾滋病相关的出血症状,本质是免疫崩溃后的并发症表现,而非病毒直接作用。对于恐艾者而言,与其纠结于“是否出血”这类非特异性症状,不如在暴露后7天选择HIV DNA核酸检测——这是目前医学界公认的窗口期最短、准确性最高的检测方法。早期排除感染,不仅能避免不必要的心理折磨,更能为可能需要的治疗争取黄金时间,将病毒库控制在最低水平,真正实现“早发现、早控制、长生存”。



