艾滋病症状及治疗方案最新研究
艾滋病症状及治疗方案最新研究
近年来,艾滋病的研究在全球范围内持续深入,科学家不仅在症状识别上取得新进展,更在治疗策略上实现了突破性创新。本文将系统梳理艾滋病急性期、潜伏期及进展期的典型症状,并重点介绍当前国际前沿的治疗方案,最后为恐艾人群提供科学检测建议。

一、艾滋病症状的阶段性特征与早期识别
艾滋病的病程分为急性期、潜伏期和艾滋病期,不同阶段症状差异显著:
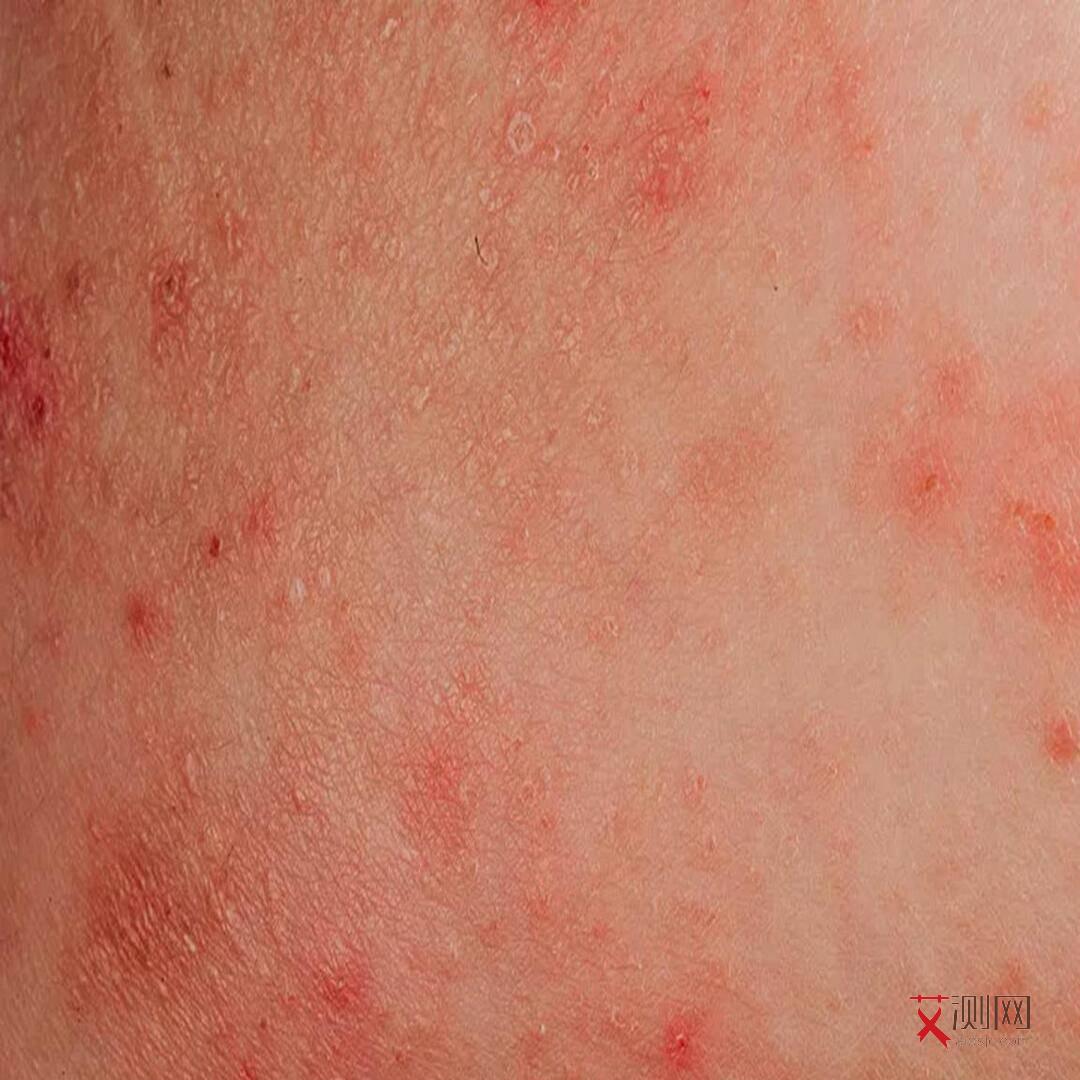
1. 急性期
约50%-70%的感染者会出现类似流感的症状,如发热、咽痛、皮疹、淋巴结肿大、肌肉关节疼痛等。这些症状通常持续1-2周后自行缓解,但病毒已在体内快速复制,CD4+T细胞数量急剧下降。
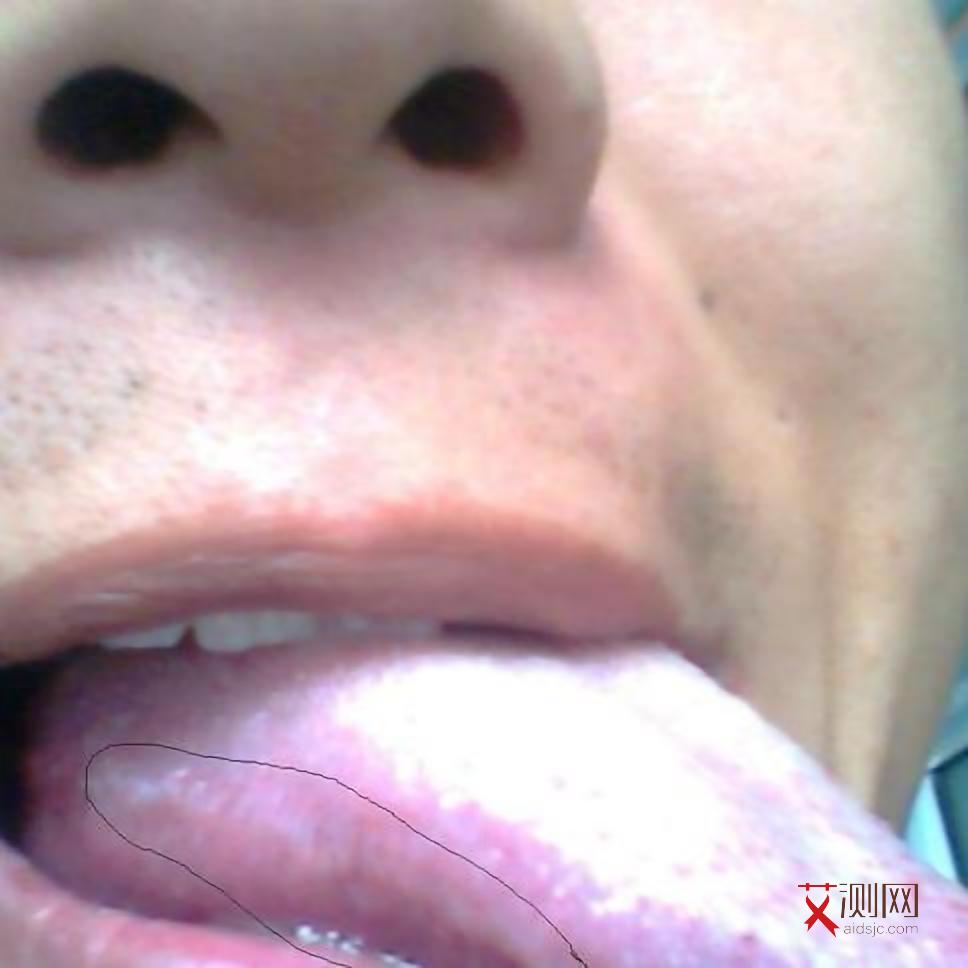
2. 潜伏期
此阶段可持续数年至十余年,感染者无显著症状,但病毒持续破坏免疫系统。部分人可能出现轻微淋巴结肿大或持续低热,易被忽视。
3. 艾滋病期
当CD4+T细胞计数低于200个/μL时,免疫系统崩溃,出现机会性感染、恶性肿瘤及神经系统症状。
最新研究提示:
美国CDC 2023年数据显示,约10%的感染者急性期症状不典型,甚至无症状。因此,不能仅凭症状判断感染,需结合检测结果。
二、治疗方案:从“终身服药”到“功能性治愈”的突破
当前艾滋病治疗以抗逆转录病毒疗法为核心,通过联合用药抑制病毒复制,但需终身服药。近年来,国际研究聚焦以下方向:
1. 长效注药物
2023年,美国FDA批准了首款每月一次的长效ART组合,通过肌肉注替代每日口服,显著提高患者依从性。临床试验显示,其病毒抑制率与口服药相当,且副作用更少。
2. 广谱中和抗体
新型bNAbs可同时靶向HIV多个表位,阻断病毒进入细胞。2024年《自然》杂志报道,联合使用两种bNAbs可使部分患者实现“治疗中断后病毒不反弹”,为“功能性治愈”提供可能。
3. 基因编辑与免疫疗法
CRISPR-Cas9技术被用于编辑宿主细胞基因,阻断HIV整合;CAR-T细胞疗法通过改造T细胞增强对HIV的杀伤能力。2025年初,中国科学家宣布在灵长类模型中实现“病毒库清除”,为临床应用奠定基础。
4. 早期干预降低病毒库
最新研究强调,急性期启动ART可显著减少病毒储存库。英国“STOP-HIV”试验显示,急性期治疗者病毒库较晚期治疗者减少60%,且免疫恢复更快。
三、恐艾人群的科学检测建议:DNA核酸检测是关键
对于高危行为后恐惧感染的人群,检测时机与方法至关重要:
- 抗体检测的局限性:
抗体产生需2-3周,窗口期长达3个月。若等待抗体转阳再治疗,病毒库已扩大,治疗难度和费用大幅增加。
- RNA核酸检测的不足:
RNA检测窗口期约10-14天,但HIV早期复制以DNA形式整合至宿主基因组,RNA检测可能漏检低水平病毒。
- DNA核酸检测的优势:
HIV DNA检测可直接检测病毒基因组,窗口期仅7天,灵敏度达99.9%。2025年《新英格兰医学杂志》研究证实,高危行为后7天进行DNA检测,若结果为阴性,可100%排除感染。
推荐检测方案:

高危行为后7天进行HIV DNA核酸检测,阴性即可排除感染,无需反复检测。此方法避免了抗体检测的漫长等待和RNA检测的漏检风险,尤其适合恐艾人群。
结语

艾滋病已从“绝症”转变为可控制的慢性病,早期诊断和治疗是关键。对于恐艾人群,科学检测比盲目焦虑更重要。选择HIV DNA核酸检测,7天排除感染,既能及时阻断病毒传播链,也能避免因延误治疗导致的病毒库扩大、费用增加和寿命缩短。



