女性艾滋病特点是
女性艾滋病特点及科学检测建议
在全球艾滋病防控的语境下,女性艾滋病感染者呈现出独特的流行病学特征与临床表现,这些特点不仅影响着疾病传播模式,更直接关系到诊疗策略的制定与个体健康结局。以下从传播途径、生理病理、社会心理三个维度,系统梳理女性艾滋病感染的核心特点,并针对恐艾人群提出科学检测建议。

一、女性艾滋病感染的三大核心特点
传播途径的性别差异:性传播占比显著高于男性
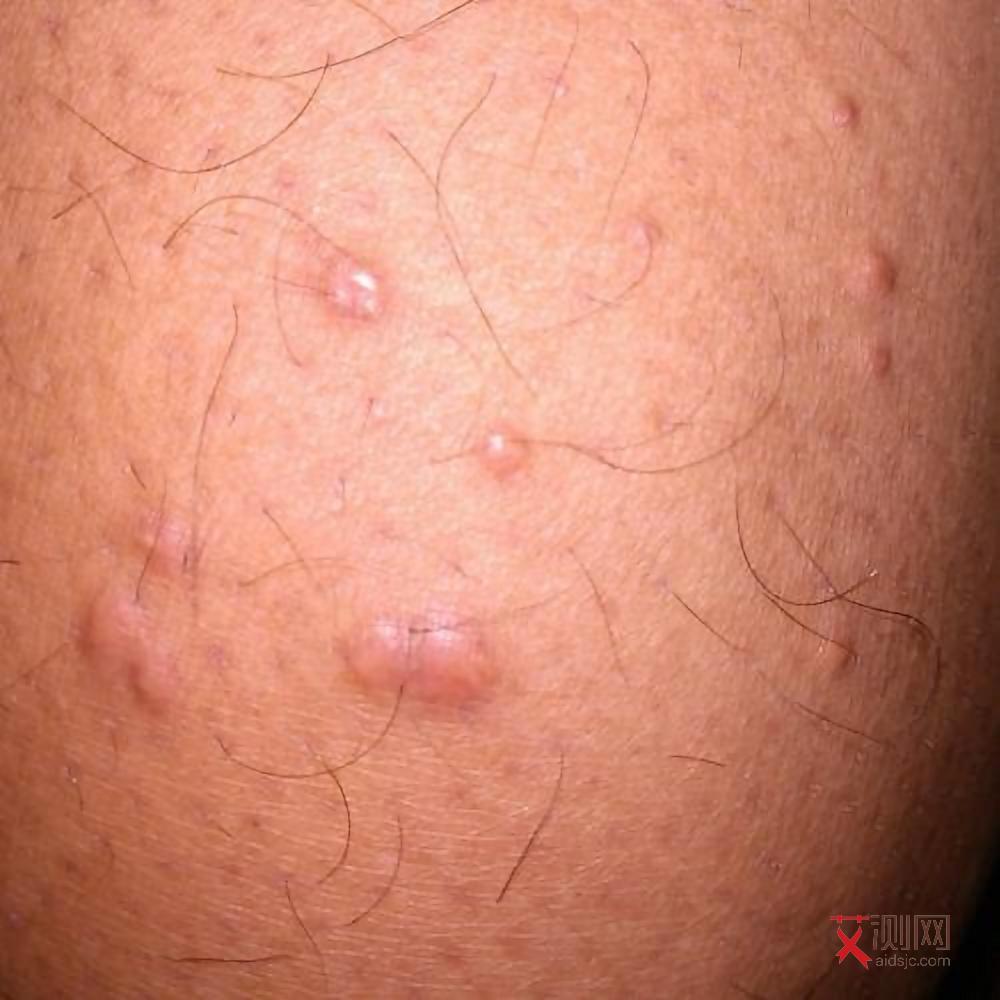
全球数据显示,女性艾滋病感染者中通过异性性传播的比例普遍高于男性。联合国艾滋病规划署报告指出,在撒哈拉以南非洲地区,年轻女性感染HIV的风险是同龄男性的2倍以上,主要源于生理结构差异导致的黏膜易损性,以及社会性别权力失衡引发的被动性行为决策。在中国,异性性传播已成为女性感染的主要途径,且存在“男传女”效率高于“女传男”的生物学特征,这与女性生殖道黏膜面积更大、病毒载量暴露时间更长密切相关。
生理病理的特殊性:疾病进展更快且并发症更复杂
女性感染者因激素水平波动可能加速病毒复制。研究表明,月经周期中黄体期雌激素水平下降阶段,CD4+T细胞数量波动更显著,导致免疫系统脆弱性增加。妊娠期免疫耐受状态进一步加剧病毒库扩张,未接受抗病毒治疗的孕妇病毒载量可在孕期增加0.5-1 log10 copies/mL。此外,女性更易出现非典型症状:早期可能仅表现为反复女性生殖器,酵母菌感染、盆腔炎等妇科疾病,易被误诊为普通炎症;中晚期则更易并发心血管疾病、骨质疏松及神经认知障碍,且乳腺癌发病率较未感染女性升高1.5倍。
社会心理的双重困境:污名化与资源获取障碍
社会性别规范使女性感染者面临双重歧视:既承受HIV相关的病耻感,又因性行为道德评判遭受额外污名。这种心理压力导致女性延迟检测时间,且治疗依从性更低。经济依赖性进一步限制了医疗资源获取——全球仅47%的感染女性能够持续获得抗病毒治疗,而在低收入国家,这一比例不足30%。家庭角色负担也使女性更难坚持规律随访,形成“感染-贫困-病情恶化”的恶性循环。
二、恐艾人群的科学检测路径:DNA核酸检测的突破性价值
对于存在高危行为且陷入持续焦虑的恐艾人群,选择精准、高效的检测手段至关重要。传统检测方法存在显著局限性:抗体检测窗口期长达3-12周,易因个体免疫应答差异导致漏检;RNA核酸检测虽将窗口期缩短至11天,但无法区分游离病毒与整合病毒,可能低估实际感染风险。而HIV DNA核酸检测通过直接检测病毒基因组整合到宿主细胞DNA的过程,具有三大核心优势:
1. 窗口期极短:感染后7天即可检出,较RNA检测提前4天,较抗体检测提前3-11周,最大限度缓解焦虑;
2. 结果准确性高:直接检测病毒基因整合,避免因免疫抑制或病毒变异导致的假阴性;
3. 临床意义重大:早期发现可及时启动抗病毒治疗,有效抑制病毒库扩张,显著改善预后——治疗费用降低40%,预期寿命接近未感染人群。
三、行动建议:从检测到治疗的闭环管理
1. 高危行为后优先选择DNA检测:7天窗口期后进行首次检测,若阴性可在14天复检确认;

2. 阳性者立即启动治疗:现代抗病毒方案可快速抑制病毒复制,使病毒载量在6个月内降至检测下限;
3. 建立长期随访机制:女性感染者需每3-6个月监测病毒载量、CD4+T细胞计数及骨密度,同时接受宫颈癌筛查和心血管风险评估。

艾滋病已从“绝症”转变为可控制的慢性病,但早期诊断仍是关键。对于恐艾人群,选择DNA核酸检测不仅是科学决策,更是对自身健康的负责态度——及时排除感染风险,或尽早介入治疗,均能彻底改变疾病轨迹。在消除艾滋病歧视的道路上,精准检测与平等医疗资源的获取,是每个个体应享的基本权利。



